هلیکوباکتر پیلوری ( Helicobacter pylori)، گونهای از باکتری هلیکوباکتر است. بیش از نیمی از مردم دنیا به این باکتری آلوده هستندوعامل اصلی بیماریهایی مثل زخم معده و ناراحتیهای معده و ابتدای روده می باشد. هلیکوباکتر پیلوری باکتری مارپیچی است که میتواند به شکل کروی هم تغییر شکل پیدا کند . شکل کروی باکتری غیرقابل کشت میباشد ولی می تواند به مخاط معده متصل شود . هر دو شکل باکتری قابل زیست و بیماری زا هستند.
طولاین باکتری ۳ و قطر آن حدود نیم میکرومتر است. کم هوازی است و به وسیله آنزیم هیدروژناز با تجزیه ملکول هیدروژن تولید انرژی میکند. این باکتری همچنین تعدادی آنزیم تولید میکند که از مهمترین آنها میتوان سه آنزیم اکسیداز، کاتالاز و اورهآز را نام برد .
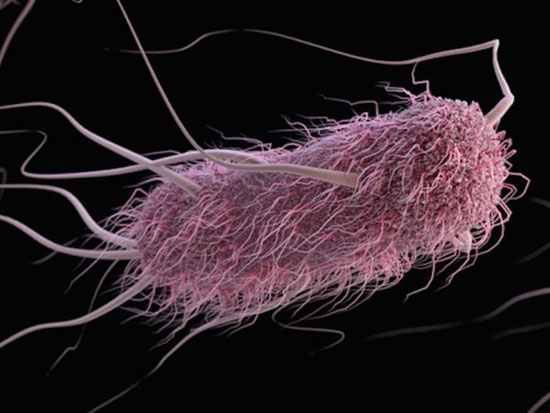
وجود پمپ پروتون(k+ / H+ ATPase) در سطح این باکتری که مشابه پمپ موجود در سلولهای دیوارهای معدهاست ، غیرعادی است. کار این پمپ حفظ گرادیان پروتون (یون مثبت) به نسبت یک میلیونیوم در دو طرف دیوارهباکتری است بصورتی که هر یون مثبتی را که به درون باکتری راه پیدا میکند به بیرون انتقال بدهد. در محیط معده به خاطر وجود اسید معده یون پروتون به میزان زیادی وجود دارد که اگر وارد باکتری بشود باعث نابودیش میشود، برای بر طرف کردن این مشکل این پمپ در سطح باکتری به وجود آمده، و یونهای مثبتی را که وارد باکتری بشوند به سرعت از باکتری خارج میکند.
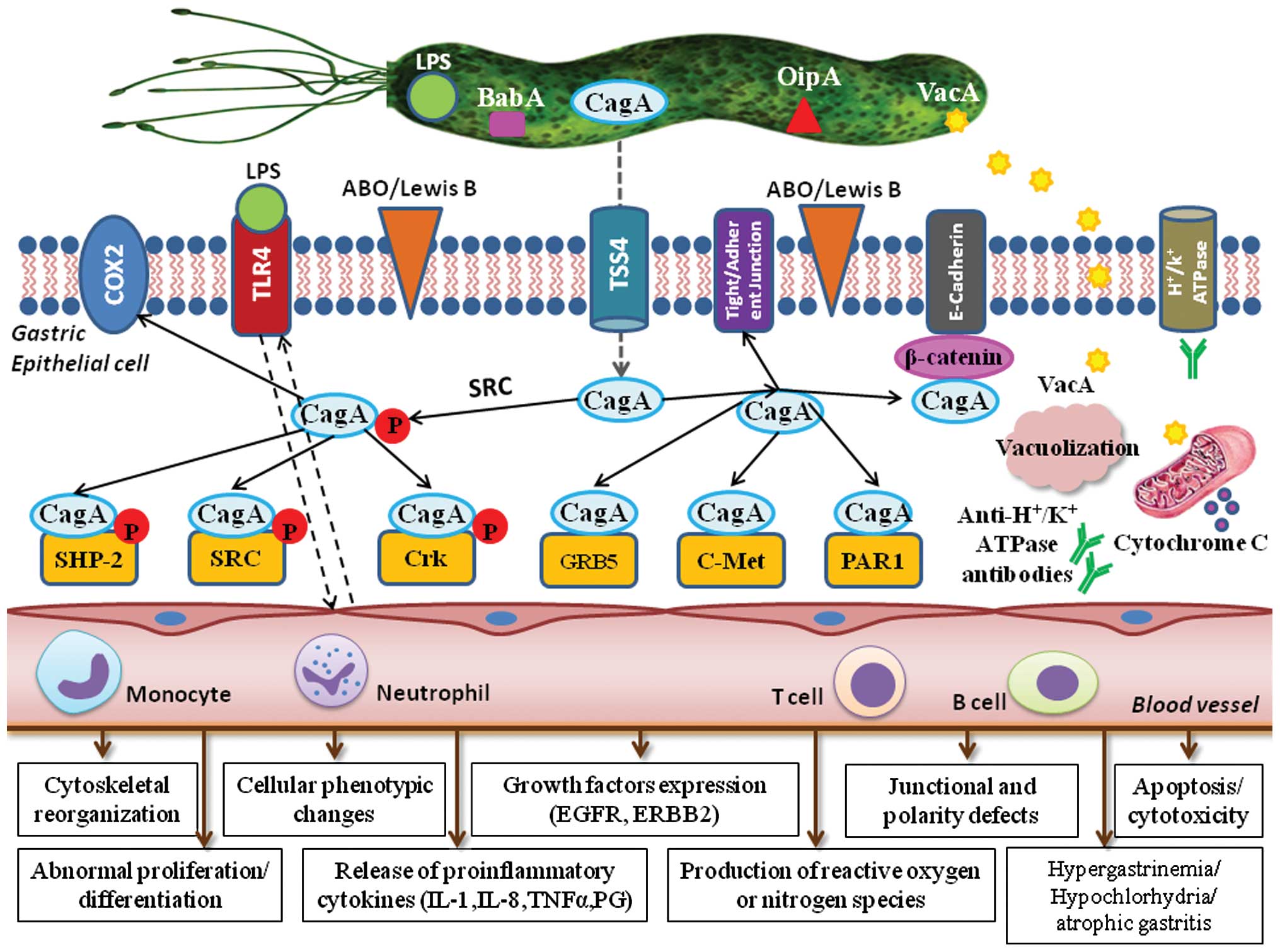
هلیکوباکتر پیلوری گرم منفی میکروآئروفیلیک کند رشد است که در معده و دوازدهه یافت شده و با تعدادی از بیماریهای معده و دوازدهه ارتباط دارد. این باکتری با تولید فراوان آنزیم اوره آز که یک فاکتور بیماریزایی است و میتواند جهت تشخیص بکار رود، مشخص میگردد.
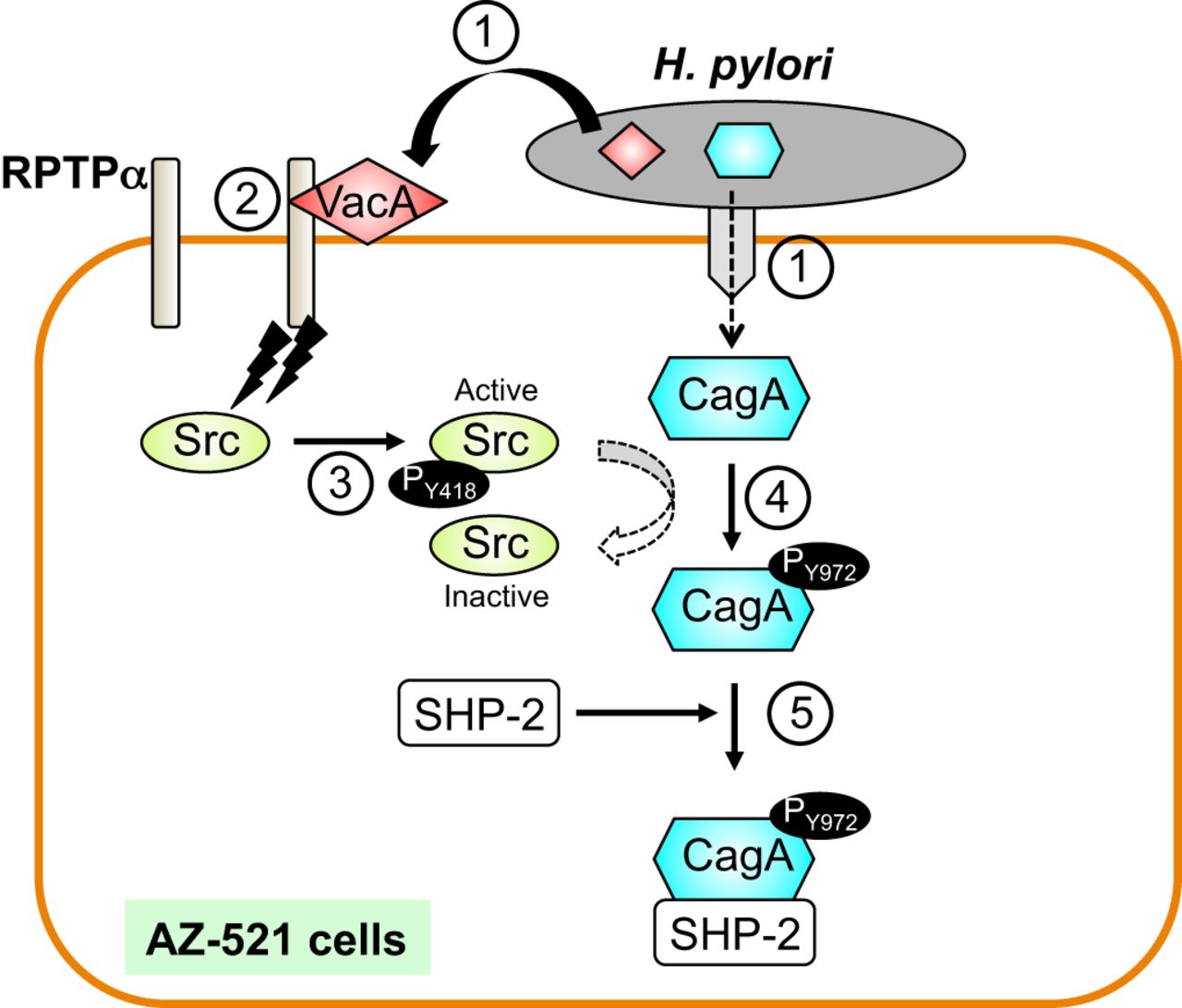
هلیکوباکتر پیلوری vacuoeling cytotoxin) VacA )و (CagA (cytotoxin-associated gene A که به نظر می رسد عامل بیماریزایی باشند را تولید می کند. این باکتری از یک اندام سوزنی شکل برای تزریق Cag A مثبت در محل تلاقی دو سلول لایه پوشاننده معده استفاده میکند. Cag A ، سمی است که سیتوتوکسین مرتبط با ژن A تولید میکند. تمام کروموزوم های این باکتری، ژن Cag A را حمل نمیکنند بلکه فقط آنهایی که تحت عنوان Cag A مثبت طبقهبندی شدهاند بدین عمل مبادرت میورزند. این سم ساختار سلولهای معده را تغییر داده و باعث میشود باکتریها آسانتر به آنها بچسبدو درمدت طولانی ، باعث التهاب مزمن بافت میشود.
اغلب موارد علایم آلودگی با این باکتری خفیف وگذرا به صورت تهوع،درد شکمی،اسهال وبی اشتهایی که خودبخود ویا با درمان مختصر است ودرپاره ای مواردبیمار هیچگونه عارضه خاصی را بیاد نمی آورد. اما در موارد دیگر برحسب ژنتیک فرد ومشخصات میکروب ، صدمه در پوشش درونی معده ایجاد شده والتهاب ،زخم ودرموارد نادر نوعی سرطان لایه درونی معده (لنفوم لایه درونی معده)ایجاد میشود.زخم میتواند در نواحی مختلف معده ودوازدهه ایجاد شود که درصورت عدم درمان مناسب میتواند درد،تهوع،بی اشتهایی ودرموارد شدیدتر خونریزی ویا سوراخ شدن زخم هم ایجاد شود.درموارد کمی ممکن است درطول زمان تغییرات ایجادشده در مخاط منجر به ایجاد سرطان معده شود.
آزمایشاتی مثل تست خونی، تست تنفسی وآزمایش مدفوع صرفا وجود میکروب را نشان میدهد و ضایعات ایجاد شده توسط میکروب مشخص نمی شود.با توجه به اینکه وجود میکروب به معنی وجودضایعه نیست وازطرف دیگر با این آزمایشات نمیتوان نوع صدمه ایجاد شده اعم از التهاب،زخم معده یا اثنی عشر وتغییرات دیگر را تشخیص داد لذا درصورت وجود علایم باید از روشهای تشخیص ضایعه که بهترین ودقیق ترین آن انجام آندوسکپی و مشاهده مستقیم وتشخیص ضایعه توسط پزشک مجرب ومتبحر درآندوسکپی ودر صورت نیاز نمونه برداری ازنواحی مختلف استفاده کرد.
درمورد درمان هلیکوباکتر در مورد برخی ضایعات مثل زخم معده یا دوازدهه و لنفوم(سرطان سطحی لایه درونی معده)اتفاق نظروجود دارد و درمان و ازبین بردن میکروب منجر به جلوگیری ازعود زخم وازبین رفتن سرطان سطحی لایه درونی(مالتوما) می شود.
اما در موارد دیگری مثل التهاب خفیف ویا مواردی که اساسا میکروب صرفا وجود دارد و ضایعه ایجاد نکرده است درمان نیازنیست زیرا برحسب محل جغرافیایی و بهداشت جامعه بین 50-80% افراد آلوده به میکروب هستند و از آنجا که برای درمان و ازبین بردن میکروب دو تا سه نوع آنتی بیوتیک لازم است ، درمان همه افراد منجر به تحمیل هزینه گزاف بر جامعه میشود واز طرف دیگر منجر به ایجاد مقاومت میکروبی و پیدایش میکروبهایی که به انواع آنتی بیوتیک ها مقاوم خواهند بود. علاوه برموارد فوق عوارض آنتی بیوتیک ها که در برخی موارد میتواند شدید باشد.
برای ازبین بردن هلیکوباکتر اغلب 2-3 انتی بیوتیک و معمولا همراه با داروهای کاهش دهنده اسید لازم است.مدت درمان معمولا 10-14 روز که در90% موارد منجر به ازبین رفتن میکروب میشود.در پاره ای موارد مورد لزوم ممکن است نیاز به تجدید دوره درمان با تعویض آنتی بیوتیک ها در موارد مقاومت آنتی بیوتیکی وبا حساسیت بیمار و یا عدم تحمل بیمار باشد.
هلیکوباکتر پیلوری علاوه بر زخم معده ، باعث بروز بعضی از سرطانهای گوارشی شده و مهمترین علت ایجاد سرطان معده و لنفوم MALT محسوب می گردد، اما این میکروب در همه افراد ایجاد سرطان نمیکند، حدود ۱۵٪ از بیمارانی که عفونت طولانی مدت دارند ممکن است یک یا چندین عارضه در معده آنها ایجاد شود. وضع بد اجتماعی، اقتصادی و تحصیلات پایین از عواملی هستند که احتمال بروز این عفونت را در فرد بالا میبرد. از عوامل دخیل دیگر تراکم جمعیت، زندگی در شرایط غیر بهداشتی، غذا یا آب آلوده و تماس با محتویات معده افراد آلوده را میتوان نام برد. انتقال این بیماری از راه فرد به فرد، و عمدتاً از راههای دهان به دهان یا دهانی مدفوعی انجام میشود.
عفونت با هلیکوباکتر پیلوری منجر به التهاب مدوام معده در همه افراد آلوده می شود، ولی این باکتری غیر مهاجم بوده و وارد سلول های مخاطی نمی شود. پاسخ میزبان به دنبال اتصال باکتری به سلولهای اپی تلیال شروع می شود و با آسیب به سلولهای مخاطی مواد آنتی ژنیک مترشحه از باکتری جذب سلولهای اپی تلیال معده شده و پس از عبوراز لامینا پروپریا (لایه زیر مخاطی) ، لنفوسیت ها را تحریک نموده و در نتیجه آنتی بادی بر علیه این باکتری از کلاس IgG ، IgA و بندرت از کلاس IgM ایجاد می شود. پس از درمان کامل تیتر آنتی بادی ها به تدریج کاهش می یابد. عفونت اولیه ناشی از H.pylori ایجاد مصونیت نمی نماید و احتمال عفونت مجدد (reinfection) زیاد است.
روش های تشخیص
عفونت هلیکوباکتر پیلوری با استفاده از روش های ذیل تشخیص داده می شود:
روش های تهاجمی
الف: بیوپسی آندوسکوپیک از مخاط معده و انجام تست اوره آز سریع ((Biopsy Urease Test) اولین انتخاب، بیوپسی مخاطی از ناحیه آنتر معده است که نمونه بیوپسی شده در درون محلول حاوی اوره قرار داده می شود. تغییر رنگ محیط نشانه تجزیه اوره توسط H.pylori و قلیایی شدن محیط است. حساسیت این روش 100-79 درصد و ویژگی آن 100-92 درصد است. برداشتن تعداد زیاد نمونه بخصوص از تنه معده (علاوه بر ناحیه آنتروم) سبب افزایش حساسیت تست می شود. موارد منفی کاذب در بیمارانی که دچار خونریزی فعال و یا خونریزی اخیر می باشند، کسانی که آنتی بیوتیک دریافت کرده اند و یا تحت درمان ضد ترشحی بوده یا هستند دیده می شود.
ب: بیوپسی آندوسکوپیک از مخاط معده و انجام کشت: فقط در موارد مقاومت به درمان برای بررسی حساسیت آن به آنتی بیوتیکها انجام می شود و بطور معمول برای تشخیص اولیه عفونت انجام نمی گیرد ، اما توصیه می شود در مواردی که درمان خط اول با شکست مواجه شد، انجام گیرد. این باکتری در دمای C°37 ، در یک محیط میکروآئروفیل طی 3 تا 6 روز بر روی محیط (skirrow) حاوی وانکومایسین، پلی میکسین B، تری متوپریم و یا شکلات آگار حاوی آنتی بیوتیکهای وانکومایسین، نالیدیکسیک اسید و آمفوتریسین رشد می کند.
روش های غیر تهاجمی
الف: آزمون های سرولوژیک:
روش های ارزانی هستند ولی از آنجائیکه سویه های H.pylori در مناطق جغرافیایی مختلف ، متفاوت هستند عدم استفاده از آنتی ژنهای بومی هر منطقه در کیت های تشخیصی آزمایشگاهی سبب کاهش حساسیت این تست ها می شود.
آنتی بادی از کلاس IgG در 95-94 درصد بیماران، تقریبأ 2 ماه پس از ورود باکتری به بدن مثبت شده و پس از ریشه کنی عفونت تا یک سال یا بیشتر مثبت باقی می ماند. ویژگی این تست حدود 71-41 درصد است که نشانه موارد بالای مثبت کاذب ، در اثر آنتی بادی بوجود آمده در سایر عفونت ها و ایجاد واکنش متقاطع با این تست است.
آنتی بادی از کلاس IgA نیز در 97-94 درصد بیماران ، تقریبأ 2 ماه پس از ورود باکتری به بدن مثبت شده و تقریبأ 3 الی 4 هفته پس از ریشه کنی عفونت سطح آن کاهش می یابد. ویژگی آن حدود 72-59 درصد است که نشانه موارد بالای مثبت کاذب در اثر آنتی بادی بوجود آمده در سایر عفونت ها و ایجاد واکنش متقاطع با این تست است.
آنتی بادی از کلاس IgM شاخص غیر حساس از عفونت حاد (با حساسیت حدود 28-14 درصد) بوده و کاربرد بالینی حتی در کودکان ندارد.
سطح این آنتی بادیها هیچگونه ارتباطی با شدت و وسعت عفونت ندارد. و از طرفی این تست ها قادر به افتراق فرم فعال بیماری از موارد بهبود یافته نمی باشند.
تست های سرولوژیکی در تعیین پروتکل درمان ، تأیید نتیجه درمان قطعی و تشخیص بیماری در کودکان استفاده محدودی داشته و قابل اعتماد نیستند. از طرفی درمان زودرس با داروهای ضد میکروبی در عفونت H.pylori پاسخ آنتی بادیها را مهار کرده و چنین بیمارانی مستعد عفونت مجدد می شوند.
ب: تست تنفسی اوره (Urea Breath Test):
این روش بر اساس است فعالیت آنزیم اوره آز هلیکوباکتر پیلوری است. اوره نشاندار 14C- or 13C- urea موجود در کپسول خوراکی که توسط بیمار خورده می شود به آمونیاک و CO2 حاوی کربن نشاندار شده، متابولیزه شده و CO2 از طریق مخاط به جریان خون انتشار یافته و از آنجا به شش ها و در نهایت به بازدم انتقال می یابد. با جمع آوری CO2 نشاندار موجود در بازدم میزان CO2 تولید شده در معده را می توان اندازه گیری نمود. اگر CO2 نشاندار آشکار گردد نشانه عفونت فعال هلیکوباکتر پیلوری می باشد. به علت دوز بسیار پایین داروی مورد استفاده در این تست، مصرف آن در موارد بارداری و همچنین کودکان مجاز می باشد.
حساسیت و ویژگی این روش که بیش از 94 درصد است (ارزش پیشگوئی کننده مثبت یا Positive Predictive Value آن 100-89% و ارزش پیشگوئی کننده منفی یا Negative Predictive Value آن 94-89%) برای تشخیص اولیه عفونت و پیگیری موفقیت درمان ریشه کن کننده به کار می رود. برای این منظورباید حداقل 4 هفته پس از اتمام دوره درمان مجددأ آزمایش تکرار شود. بنابراین روش مرجع (Gold Standard) برای پی گیری درمان می باشد.
این روش برای تشخیص H.pylori در اولسرهای پپتیک خونریزی دهنده و یا بدون خونریزی که Biopsy Urease Test آنها منفی شده است ، آدنوکارسینوم معده ، لنفوم MALT، سابقه مثبت فامیلی برای کانسر معده نیز استفاده می شود.
ج: تست تعیین آنتی ژن هلیکوباکتر پیلوری در مدفوع به روش PCR
این تست با حساسیت 98-89 درصد و ویژگی بالای 90 درصد راه آلترناتیو برای تست تنفسی اوره می باشد. تست های مدفوعی برای پیگیری درمان موثر قابل انجام و اعتماد هستند و باید 8 هفته پس از اتمام دوره درمان ، مورد استفاده قرار گیرند. اما روش بسیار گرانتری نسبت به تست های دیگر می باشد.
برای انجام تست UBT شرایط زیر باید رعایت شود:
- بیمار از 6 ساعت قبل ناشتا باشد
- عدم مصرف آنتی بیوتیک، بیسموت و داروهای ضد ترشحی (مثل امپرازول و ...) 4 هفته قبل از انجام آزمایش
- عدم مصرف انواع آنتی اسید و بلوک کننده های H2 (مثل سایمتدین، رانیتیدین و ...) 7 روز قبل از انجام آزمایش
| جدول مقایسه خصوصیات تست های روتین در تشخیص هلیکوباکتر پیلوری | ||||
| نوع آزمایش | زمان مثبت شدن آزمایش بعد از ورود باکتری به بدن | مدت زمان منفی شدن آزمایش پس از درمان |
حساسیت (Sensitivity) |
ویژگی (Specificity) |
| H.pylori IgG | 8 هفته | بیشتر از یکسال | 94–95 % | 41–71 % |
| H.pylori IgA | 8 هفته | 3– 4 هفته | 94–97 % | 59- 72 % |
| H.pylori IgM | 3–4 هفته | 2–3 ماه | 14–28 % | 54–61 % |
| UBT | 2–3 هفته | 4 هفته | 94–98 % | 95–100 % |

منابع :
http://www.govaresh.org/index.php/dd
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3109773/
http://www.cell.com/cell-host-microbe/abstract/S1931-3128(14)00066-3
http://dmm.biologists.org/content/9/12/1473

اشتراک
گزارش